教育 内科専門医制度/血液専門医制度について
はじめに
2018年4月より新しい専門医制度が始まりました。従来は各領域の学会が専門医制度を独自に創設してきたため、多種多様な専門医制度が運用されており、認定基準の統一性や専門性の質に懸念がありました。そのため、新制度では日本専門医機構と各基本領域学会が連携することにより専門医制度の標準化が図られています。
以下では、専門医制度の概要を慶應義塾大学医学部内科学教室血液内科に入局した場合の事例に沿って説明します。なお、ここでの説明はあくまで概要ですので、制度の詳細と動向については日本専門医機構のホームページを随時確認してください。
新専門医制度の特徴
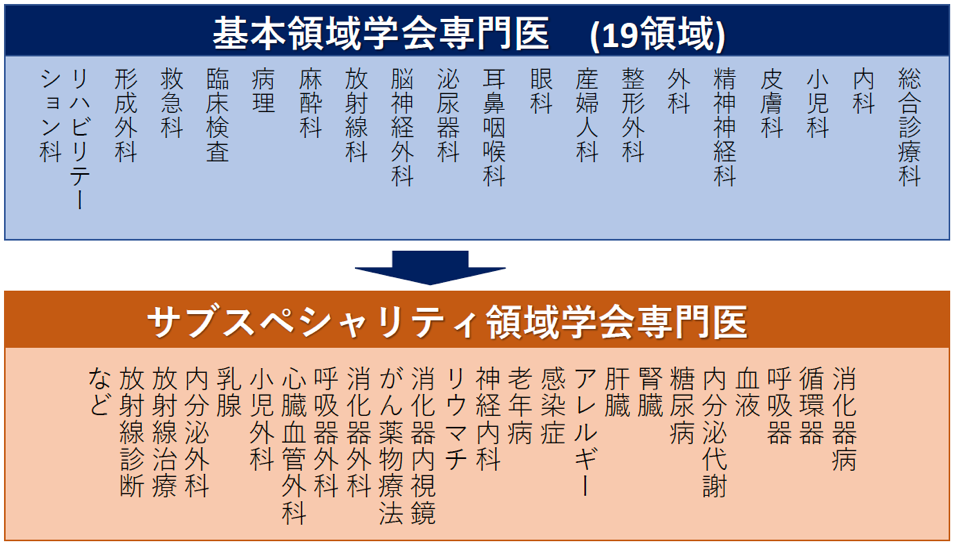
基本領域専門医とサブスペシャリティ専門医の二階建て認定
専門医認定を目指す医師は、初期研修終了後、認定施設で基本領域の研修を行い、基本領域専門医取得後に希望者はサブスペシャリティ領域の研修・試験へと進みます。
研修プログラム制による専門研修
研修プログラムに定められた到達目標に向けて、年次ごとに定められた研修プログラムに則って研修を行います。
日本内科学会専門医研修プログラム
血液内科専門医研修プログラム
一つの基幹施設と一つ以上の連携施設で研修施設群を作り循環型の研修を行います。本塾においては、慶應義塾大学病院(基幹施設、新宿区)と東京都済生会中央病院(港区)、横浜市立市民病院などにより研修施設群を形成しています。
新専門医制度
新専門医制度とは
【出典】日本内科学会ホームページ(https://www.naika.or.jp/)
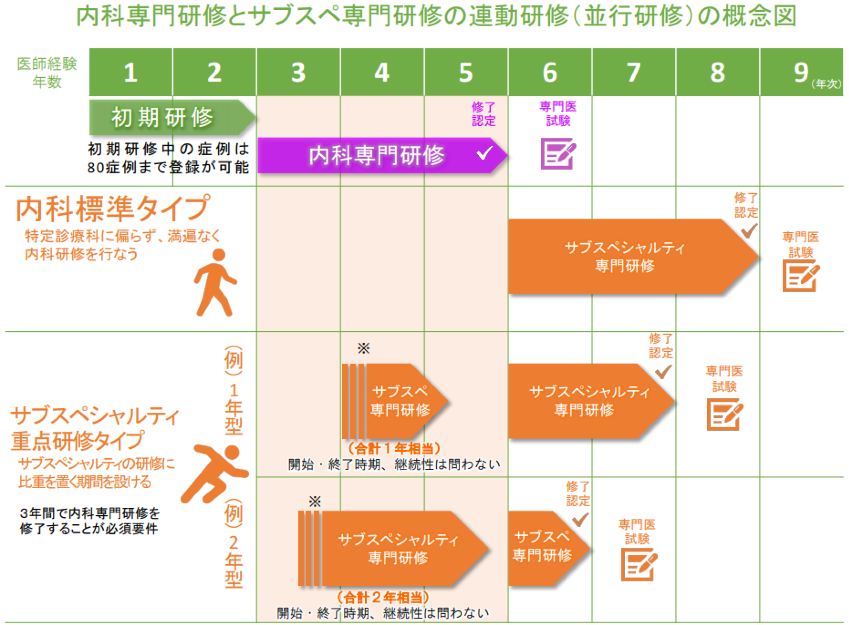
内科専門医研修と血液専門医研修それぞれ3年以上必要ですが、連動研修を活用して合計4年で修了することも可能な制度設計となっています。
【出典】日本内科学会ホームページ(https://www.naika.or.jp/)
内科領域では専門研修期間は最低3年間と定められています。この間に、原則として基幹施設および基幹施設以外での研修を、それぞれ1年以上経験することとなっています。
また、従来は認定内科医取得後に開始されていたサブスペシャリティ領域の研修ですが、新制度では、コースによっては基本領域研修とサブスペシャリティ領域の研修を連動させて研修することが可能です。
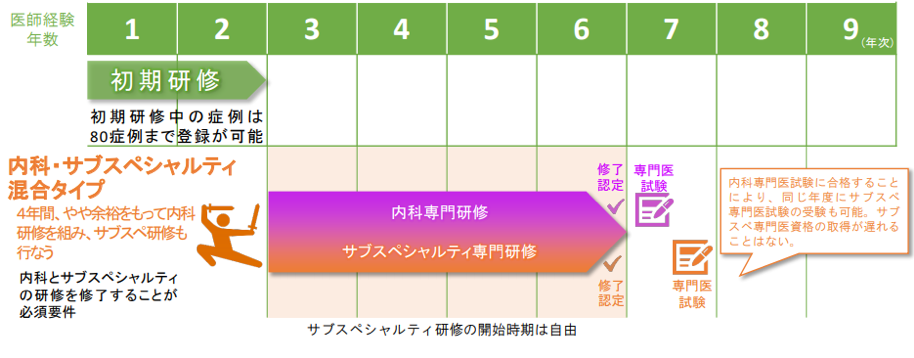
さらに、基本領域研修の研修期間に余裕を持った設計もできる一例として「内科・サブスペシャリティ混合タイプ」もあります。
新専門医制度の修了要件
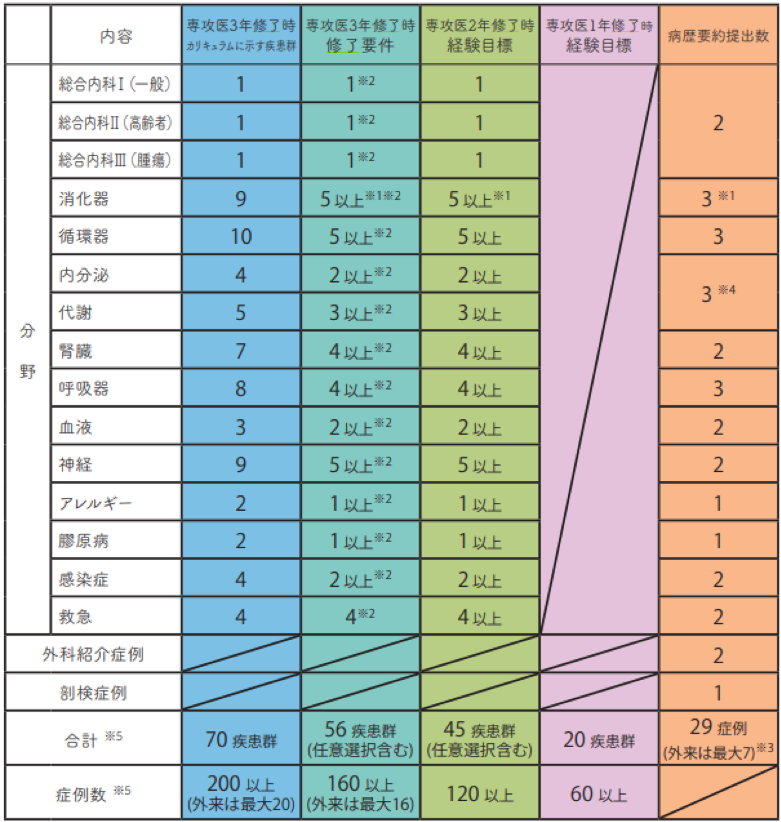
- 主担当医としてカリキュラムに定める全70疾患群のうち通算で最低56疾患群以上の経験と計160症例以上の症例を経験し、登録しなければならない。(詳細は次のスライド参照)
- 所定の受理された病歴要約 29編
- 所定の学会発表または論文発表 2編
- 内科系の学術集会や企画に年2回以上参加
- JMECC受講
- プログラムで定める講習会受講
医療倫理・医療安全・感染制御に関する講習会については、それらの任意の異なる組み合わせにより、年間2回以上の受講が必要とされる。 - 指導医とメディカルスタッフによる360度評価の結果に基づき、医師としての適性に疑問がないこと。
【出典】日本内科学会ホームページ(https://www.naika.or.jp/)
必要な症例の分野別明細
【出典】日本内科学会ホームページ(https://www.naika.or.jp/)
専門医登録評価システム J-OSLER
専門医登録評価システム J-OSLERとは、専攻医が研修中に経験した「症例」「病歴要約」を登録し、それを指導医が確認・評価するためのシステムです。前述の症例はすべてこのシステムに登録を行っていきます。
【出典】専門医登録評価システム(https://www.naika.or.jp/nintei/j-osler/)
内科専門医認定に向けたアドバイス
症例と病歴要約について
内科専門医の認定には、160の症例と29の病歴要約の登録が必要となります。多数の症例や病歴要約を後期研修の多忙な業務をこなしつつ作成するのは困難なので、「症例の遡及登録」という初期研修(と内科プログラム以外の内科臨床経験)中に経験した症例を登録(必要数の半数上限)できるシステムが利用できるように、初期研修医のうちから症例や病歴を整理しておくことをお勧めします。外科転科症例や剖検症例については症例数が限られている場合もあるため、特に有効です。
JMECCの受講について
内科専門医の認定要件のひとつであるJMECCは、日本救急医学会ICLSで認定された心停止症例への対応や日本内科学会オリジナルプログラムである内科救急への対応を学ぶ約7時間半におよぶ講習会です。現時点では初期研修医の受講も認められているため、時間に余裕がある初期研修中の受講をお勧めします。
講習会受講について
内科専門医の要件のひとつに、プログラムで定める講習会を毎年2回受講することがあります。そのため、後期研修の初年度から講習会受講を始めることが必要になります。もし初年度に受講し忘れると、内科専門医認定が一年遅れることになりかねません。
専門医の実績登録に関する注意点について
学会・論文発表の登録には、プログラムや論文掲載サイトの画像ファイルなどのデータが必要となります。
学術集会・企画への参加の登録には「参加票」の登録が必要であるため、参加票の保管あるいはデータファイルでの保存が必要になります。
血液専門医制度
血液専門医制度とは

【出典】日本血液学会ホームページ(http://www.jshem.or.jp/)
要件を満たした研修施設での臨床血液学の研修が3年以上必要です。また、基本領域の内科専門医研修との連動研修が可能です。
血液専門医制度の修了要件
- 内科専門医を有していること
- 卒後6年以上の臨床研修と、このうち3年以上要件を満たした研修施設での臨床血液学の研修
- 主担当医としてカリキュラムで定める55症例の症例(赤血球領域15例、白血球領域30例、血栓止血領域10例)を経験し登録していること
- 15症例の病歴要約が受理されていること
- 筆頭演者または筆頭著者として学会あるいは論文発表の実績を2つ以上有すること
- 申請時に継続して3年以上の会員歴を有していること
- 血液関連の学術集会や企画に研修終了までに計5回以上参加していること
【出典】日本血液学会ホームページ(http://www.jshem.or.jp/)
血液専門医認定に向けたアドバイス
症例と病歴要約について
血液専門医の症例登録は、1/2まで基本領域(内科)との重複が認められているため、後期研修中から血液症例を登録しておくことをお勧めします。また、慶應義塾大学医学部内科学教室においては研修期間中の研修施設間移動も頻繁にあるため、早めの登録をお勧めします。
研修施設について
血液専門医認定には、要件を満たした研修施設での研修が3年以上必要になります。慶應義塾大学医学部内科学教室の場合、多数ある研修施設の中には血液専門医認定の要件を準則していない施設もあります。そのため、基本領域研修中に要件充足を確認した上で研修希望を提出することをお勧めします。
専門医の実績登録に関する注意点について
学会・論文発表の登録には、プログラムや論文掲載サイトの画像ファイルなどのデータが必要となる可能性があります。
学術集会・企画への参加の登録には「参加票」の登録が必要であるため、参加票の保管あるいはデータファイルでの保存が必要になります。
当科で取得可能な資格
- 日本内科学会内科専門医・指導医、総合内科専門医
- 日本血液内科専門医・指導医
- 日本造血・免疫細胞療法学会造血細胞移植認定医
- 日本感染症学会認定感染症専門医・指導医

